がんとは、一般に腫瘍(しゅよう)tumor、とくに悪性腫瘍と同義に使われる。腫瘍(新生物neoplasm)は、体の中に生じた異常な細胞が本来の制御を逸脱して、自律的に増殖し続けることによって生じる腫瘤(しゅりゅう)、病変をさす。腫瘍は良性のものと悪性のものに二分され、良性腫瘍は発育が緩やかで局所に限局し遠隔転移もせず、個体に重篤な影響を及ぼしにくい。これに対し、悪性腫瘍は細胞の形態や配列がその由来する細胞と異なっており、発育が速く、周囲の組織に浸潤してしばしば遠隔転移を示し、やがては生命を脅かすものである。悪性腫瘍はさらに、皮膚や粘膜、分泌腺(せん)など上皮性細胞の性格をもつ「癌(がん腫)carcinoma」と、血管や筋肉、脂肪、骨・軟骨、神経、結合組織などの非上皮性細胞に由来する「肉腫sarcoma」に分けられる。造血細胞に由来する白血病やリンパ腫も広義には肉腫に含まれる。まれに上皮・非上皮双方の腫瘍細胞成分からなる混合性腫瘍もみられる。がんという呼称は、狭義にはがん腫のみをさすこともあるが、病理学的にはがん腫、肉腫を包括した悪性腫瘍を意味し、これらの総称として用いられることが多い。
[渡邊清高]
研究史
古代エジプトのミイラのなかにも、がん死を示すものがあるように、がんの出現は人類の出現とともにあったといって差し支えない。古代ギリシアの医学者ヒポクラテスの著作のなかにカルキノスkarkinos(ギリシア語でカニκαρκ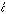 νο
νο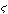 の意)という語があり、これはがんcancerの語源となっている。また、日本では華岡青洲(はなおかせいしゅう)が巌、岩、殻などの文字を乳がんにあてているが、これは乳がんが皮膚に露出して腫瘤(しゅりゅう)が岩のようにみえることから当てはめられたものとされている。
の意)という語があり、これはがんcancerの語源となっている。また、日本では華岡青洲(はなおかせいしゅう)が巌、岩、殻などの文字を乳がんにあてているが、これは乳がんが皮膚に露出して腫瘤(しゅりゅう)が岩のようにみえることから当てはめられたものとされている。
がんが致命的な経過をたどることは、紀元前300年ごろの古代エジプト医学において早くも知られており、当時にあっても、おでき、潰瘍(かいよう)などのいわゆる「良性の腫(は)れ物」とは明瞭(めいりょう)に区別されていた。しかしながら、がんに対する学問的研究が始められたのは17世紀における顕微鏡の発明以降であり、それによって人体解剖学の気運とともに精細ながんの観察が行われるようになった。
がんの研究は、1775年、イギリスの外科医であるポットPercival Pott(1714―1788)が、煙突掃除人の陰嚢(いんのう)に皮膚がんができることを観察したことによって進展した。やがて、ドイツのシュワンは細胞の構造を研究し、がんの発育形式が細胞の分裂、増殖によることをつきとめ、「細胞説」を確立した。これとほぼ同時期にシュワンの師であるミュラーが『病的腫瘍(しゅよう)の種類と微細構造』を出版し、同様の細胞説を強調している。ミュラーの弟子であるウィルヒョウは『病的腫瘍』『細胞病理学』などの著書を出版して、がん病理学の基礎をつくりあげた。「ウィルヒョウのリンパ節」はがん転移の指標として、現在の医学者が忘れてはならない頸部(けいぶ)のリンパ節としてその名が残されている。またウィルヒョウは、がん腫と肉腫を組織学的に区別したことでも知られるほか、多くのがん学者を育てたことでも著名である。日本のがん研究の開祖である山極勝三郎(やまぎわかつさぶろう)、藤浪鑑(ふじなみあきら)もウィルヒョウに師事している。山極勝三郎、市川厚一は1914年(大正3)、コールタールをウサギの耳に1年以上も塗り続けることによって、世界で初めて実験腫瘍をつくりあげることに成功した。これを基礎として、イギリスのクックJames Wilfred Cook(1900―1975)とケナウェイErnest Laurence Kennaway(1881―1958)は、1930年にベンゾピレン、メチルコラントレンという発がん性炭化水素の分離に成功し、さらに1932年(昭和7)には、佐々木隆興(ささきたかおき)と吉田富三がアゾ化合物によってラットの肝臓がん発生に成功した。
がんの研究史は病理学にその基本を発し、さらに発生原因の同定には生化学的な方法論が用いられてきた。これらの研究のなかで日本のがん学者の研究が占める割合は大きい。日本でのがん専門誌である『GANN(現、Cancer Science)』の創刊は1907年(明治40)であり、これは世界でもっとも古いがん専門誌の一つとなっている。また、がん研究を対象とする癌(がん)研究会(現、がん研究会)の設立は1908年のことである。さらに1940年(昭和15)には、全国の学者によるがん研究の発達を図るために日本癌学会が設立され、翌1941年には第1回学術講演会が開催されている。第二次世界大戦後の1962年(昭和37)になると、日本のがん医療、がん研究の拠点となる国立の機関として、国立がんセンター(現、国立がん研究センター)が設立された。
がん研究は20世紀後半になって加速し、がん遺伝子の同定や、発がん・増殖メカニズムの解明など分子レベルでの成果が得られてきた。21世紀に入ってからは分子標的治療薬が次々に開発され、がん治療において大きな進歩がみられている。身体に負担の少ない低侵襲手術(内視鏡などの鏡視下手術)や、高精度の放射線治療の導入などで、従来の治療効果をさらに高める技術が導入されつつある。さらに次世代シークエンサーの登場によって、がんのゲノム解析が飛躍的に進んでいる。
2015年(平成27)には日本医療研究開発機構(AMED)が設立され、医療分野の研究開発を一元的に管理し、基礎研究から実用化までを切れ目なく支援する体制が整った。がん研究もジャパン・キャンサーリサーチ・プロジェクトという一事業として位置づけられている。
[渡邊清高]
疫学
統計
がん死亡、がん罹患、生存率
〔a〕がん死亡
日本で2014年(平成26)にがんで死亡した人は36万8103例(男性21万8397例、女性14万9706例)で、男性が女性の約1.5倍であった(人口動態統計)。部位別の死亡数は、男性では肺がもっとも多く全体の24%を占め、次いで胃、大腸、肝臓、膵臓(すいぞう)の順であった。女性では大腸が14.9%ともっとも多く、次いで肺、胃、膵臓、乳房の順となっている。年齢階層別にみると、男性では40歳以上で消化器系(胃、大腸、肝臓)のがんの死亡が多くを占めるが、70歳以上になると肺がんと前立腺(せん)の割合が増す。女性では40歳代では乳がん、子宮がん、卵巣がんの死亡が多くを占めるが、年齢とともに減少していき、消化器系と肺がんの割合が増す。生涯でがんで死亡する確率(生涯累積死亡リスク)は、男性25%(4人に1人)、女性16%(6人に1人)と算出される。
〔b〕がん罹患
2012年に新たにがんと診断された人(全国推計値)は、86万5238例(男性50万3970例、女性36万1268例)であった。部位別にみると、男性では胃がもっとも多く、大腸、肺、前立腺、肝臓の順となり、女性は乳房、大腸、胃、肺、子宮の順となっている。一生のうちにがんに罹患する確率(生涯累積罹患リスク)は、男性63%(2人に1人)、女性47%(2人に1人)と算出される。
〔c〕生存率
生存率とは、ある一定の期間経過した集団について、その時点で生存している患者の割合をさし、がんの経過の見込みや治療による効果を示す重要な指標となる。部位による生存率の違いやがんの治療成績を表す指標としては、5年生存率がよく用いられる。がんの種類や比較の目的に応じて、1年、2年、3年、10年生存率などの指標も用いられる。診断や治療の進歩により生存率は年々向上しつつあるが、乳がんなどでは治療後長期間経過してから再発することもあり、再発や転移がない状態で存命した割合を「無増悪生存率」として用いることもある。実際には、がん患者の実測生存率を、対象者と同じ性・年齢分布をもつ日本人の期待生存確率で割った相対生存率を用いている。
2006~2008年にがんと診断された人の5年相対生存率は62.1%(男性59.1%、女性66.0%)であった。部位別では、皮膚、乳房、子宮、前立腺、甲状腺が高く、食道、肝臓、肺、胆嚢(たんのう)・胆管、膵臓、脳・中枢神経系、多発性骨髄腫、白血病は低い。10年相対生存率においても、部位別には5年相対生存率と同様の傾向がみられた。小児がん(0~14歳)の10年相対生存率は男性73.2%、女性79.3%、いわゆるAYA(あや)世代(adolescent and young adult、15~29歳)では男性66.0%、女性75.3%であった。
がん治療の進歩により、治療後一定期間存命する患者の割合が増え、長期にわたる治療、治療に伴う後遺症や副作用の管理、社会生活との両立などの課題が明らかになりつつある。がんを経験した人をがんサバイバーとよぶ。診断から一定年数生存している者の集団について、その後の生存率(サバイバー生存率)は、治療後の経過の目安として用いられる。胃、大腸、膵臓、肺がんでは、診断からの年数が経過するにつれて5年相対生存率は高くなる。比較的生存率が低い膵臓がん、肺がんでも、診断から5年後に生存している者(5年後サバイバー)の5年相対生存率は80%近い。これは、一定期間存命が得られた場合には、その後の経過がよいことを表している。一方、肝臓がんでは診断からの年数経過による変化は少なく、5年後サバイバーの5年相対生存率は40%程度である(データ出典:国立がん研究センターがん対策情報センター)。
[渡邊清高]
年次推移
がんの死亡数と罹患数は、人口の高齢化をおもな背景として、ともに増加し続けている。2015年のがん死亡数は、1985年の約2倍であり、2012年のがんの罹患数は、1985年の約2.5倍である。
地域や国際比較、経年的ながんによる死亡や罹患の推移を把握する場合には、年齢構成の異なる集団での比較はできない。高齢者の多い集団ではがんによる死亡率は高いため、統計では高齢化による影響を調整する必要がある。人口の高齢化の影響を除き、一定の年齢構成に調整した死亡率(年齢調整死亡率)の年次推移をみると、全部位のがんでは男性は1980年代まで緩やかに上昇した後、1990年代なかばからは低下傾向にあり、女性では1960年代後半から緩やかな低下傾向を示している。部位別にみると、男女とも胃については1960年以降一貫して低下しており、肝臓は1990年代なかば以降、それまでの上昇から一転して低下傾向を示している。大腸は1990年以降、上昇傾向から横ばいあるいは緩やかに低下傾向にある。女性のがんでは子宮は低下傾向を示していたが、2010年前後から横ばいで推移している。乳房は一貫した上昇傾向を示していたが、2010年前後で上昇が収束している。
5歳ごとの年齢階級に分けて算出した死亡率(年齢階級別死亡率)の年次推移を1965年、1990年、2013年でみると、男性は80歳代以上の死亡率が上昇している。女性では40歳代から60歳代の死亡率が低下し、85歳以上の死亡率が上昇している。
がんの罹患については、登録精度が安定している地域でのデータが用いられる。年齢構成の変化の影響を取り除いた罹患率(年齢調整罹患率:山形、福井、長崎3県の地域がん登録に基づく)の年次推移をみると、全部位のがんでは男女とも1985年以降上昇傾向を示している。とくに、近年では男性では前立腺がん、女性では乳がんの罹患率が上昇傾向にある。
2007年に施行された「がん対策基本法」に基づいて策定された「がん対策推進基本計画」では、75歳未満年齢調整死亡率を2005年からの10年間で20%減少することを目標としていたが、2015年の75歳未満年齢調整死亡率は78.0(人口10万対)であり、2005年の92.4から14.4ポイント(15.6%)の低下にとどまった。
[渡邊清高]
地域性
2015年の都道府県別75歳未満年齢調整死亡率をみると、全部位のがんの死亡率が低いのは長野、滋賀、大分、福井、山形の5県の順である。一方、死亡率が高いのは青森、秋田、鳥取、北海道、大阪の順である。部位別にみると、胃がんは東北地方の日本海側で死亡率が高い。肝臓がんは西日本で、男性の肺がんは近畿地方で、乳がんは大都市圏および東日本で、白血病は九州・沖縄地方でそれぞれ死亡率が高い傾向にある。
[渡邊清高]
諸外国との比較
日本、韓国、台湾、および欧米6か国の5年相対生存率の年次推移を比較すると、2005~2009年の胃がんの生存率は日本54%、韓国58%であり、いずれも欧米諸国の18~31%よりも高い。肝臓がんと肺がんの生存率は、1995~2009年の期間を通じて、日本の肝臓がん21~27%、肺がん23~30%は欧米諸国よりも高かった。白血病(成人)については、1995~2009年の全期間で、日本、韓国、台湾が12~24%で、欧米諸国42~59%より低かった(データ出典:がんの統計2015年版、がん研究振興財団)。
[渡邊清高]
要因
外的(環境)要因
〔a〕喫煙と受動喫煙
喫煙者は非喫煙者に比べ、肺がんをはじめとして多くのがんの死亡リスクが高いことが広く知られている。喫煙量、喫煙期間、喫煙開始年齢などのたばこ曝露(ばくろ)量との間に明らかな用量反応関係があることや、禁煙期間が長いほどリスクが低下することが報告されている。たばこの煙の中には、多環芳香族炭化水素やニトロソ化合物など数十種類の発がん物質が含まれており、たばこ煙の経路である呼吸器系から血流に乗って運ばれると、あらゆる臓器のがんのリスクとなる。国際がん研究機関(IARC)による発がん性のリスク評価において、喫煙はヒトに発がん性があると判定されている。喫煙によって発生リスクが高まるのは、口腔(こうくう)、鼻腔と副鼻腔、咽頭(いんとう)、喉頭(こうとう)、肺、食道、胃、肝臓、膵臓、子宮頸部(けいぶ)、膀胱(ぼうこう)などのがんである。日本人の喫煙者のがん全体の死亡リスクは、非喫煙者に対して男性で2.0倍、女性で1.6倍と推定されている。日本人のがん死亡の約20~27%(男性30~40%、女性3~5%)は喫煙が原因で、喫煙しなければ予防可能であったと推定される。さらに、さまざまながんにおける禁煙の効果として、禁煙する年齢が若いほど、また禁煙してからの期間が長くなるほどリスクが下がると報告されている。
一方、受動喫煙による肺がんリスクも明らかになっている。大規模な疫学調査により、夫が非喫煙者である女性(受動喫煙のない群)に比べて、夫が喫煙者である女性(受動喫煙のある群)は、約1.3倍肺がんになりやすいことが示唆された。とくに肺の腺がんでは、リスクが2倍高いことが明らかになっており、夫の喫煙本数が多い方がリスクが高いこと、夫の禁煙によりリスクが低くなることも示された。このことから、他人のたばこの煙を吸う機会を避けるための対策(受動喫煙対策)が重視されている。
〔b〕食習慣(栄養)
世界保健機関(WHO)と食糧農業機関(FAO)による報告書では、飲酒と口腔、咽頭・喉頭、食道、肝臓、乳房のがん、カビ毒のアフラトキシン(国内での検出例はまれ)と肝臓がん、中国式塩蔵魚と鼻咽頭がんには確実に関連があるとされている。さらに、世界がん研究基金(WCRF:World Cancer Research Fund)と米国がん研究協会(AICR:American Institute for Cancer Research)の報告書では、ハム、サラミ、ベーコンなどの加工肉について、大腸がんのリスクを高めると判定している。また、ウシ、ブタ、ヒツジなどの赤肉と大腸がんの関連が複数報告されている。日本においては、これらはリスクを高める可能性があるという評価がなされている。
飲酒によるがんリスクは、飲酒の頻度や飲料の種類よりも、エタノール摂取量との関連が強い。口腔、咽頭、食道など上部消化管のがんや肝臓がん、大腸がんのリスクを上げるとされている。野菜、果物とがんとの関連は、1990年代には多くの部位のがんに予防効果があるとされていたが、その後の知見をまとめた2000年代の評価では「確実」とされるがんの部位はなくなった。国際がん研究機関(IARC)の評価でも、野菜、果物によるがん予防効果については、がんの部位により異なり、またかならずしも「確立した関連」とはなっていない。しかし、がんに循環器疾患、脳血管疾患、糖尿病などを含めた生活関連疾患のトータルな疾病予防の観点から、野菜、果物の不足しない食生活は推奨されるとしている。塩蔵食品に含まれる高濃度の食塩は、胃粘膜を保護する粘液を破壊し、胃酸による胃粘膜の炎症やヘリコバクター・ピロリ菌Helicobacter pyloriの持続感染を起こしやすくして、胃がんのリスクを高めるとされている。さらに保存過程で、ニトロソ化合物などの発がん物質が産生されることの関与も示唆される。
〔c〕身体活動・体型
肥満は複数の部位のがんのリスクであるが、そのメカニズムは多様である。脂肪組織中に多く含まれる酵素、アロマターゼは、女性ホルモンのエストロゲンを産生し、子宮体がんや閉経後乳がんのリスクを高める。また、インスリンの働きが弱まって(インスリン抵抗性)起こる高インスリン血症は、大腸がんなどのリスクとなる。体型による胃酸の胃食道逆流がもたらす食道腺がんのリスク上昇も報告されている。一方で、日本人などアジアでの研究では、やせによるがんリスクの上昇もみられる。これは、栄養不足による免疫機能の低下や抗酸化物質の欠乏などによるものと考えられ、体型を適正に維持することの重要性が示されている。
運動によるがんのリスク低下については、肥満の改善、インスリン抵抗性の解除、免疫機能の増強、食事の腸内通過時間の短縮、胆汁酸代謝の影響などによると考えられる。運動による結腸がん予防効果はほぼ確実と報告され、閉経後の乳がんへの予防効果についても、可能性が高いとされている。
〔d〕持続感染
感染はがんの主要な原因の一つで、日本ではB型およびC型肝炎ウイルスによる肝臓がん、ヒトパピローマウイルスによる子宮頸がん、ヘリコバクター・ピロリ菌による胃がん、ヒトT細胞白血病ウイルス(HTLV-1)による成人T細胞白血病・リンパ腫(しゅ)が知られている。このほか、エプスタイン・バーウイルス(EBV:Epstein-Barr virus)による悪性リンパ腫や鼻咽頭がん、ビルハルツ住血吸虫による膀胱がんなどがある。対策として、検診による持続感染者の検出、ワクチン投与による感染予防や、感染体の駆除(抗ウイルス療法、抗菌療法など)が行われる。
〔e〕職業・環境汚染
ある種の職業では、発がんリスクが高くなることが知られ、職業がんとよばれている。発がん物質と直接接する皮膚、吸入経路の鼻腔、喉頭、肺、胸膜、さらに排泄(はいせつ)経路の尿路系での発生が多い。アスベスト(石綿)の職業曝露による肺がんと中皮腫や、ベンジジン、2-ナフチルアミンによる尿路系腫瘍(しゅよう)、クロム酸塩、重クロム酸塩による肺がんと上気道のがん、煤(すす)、鉱物油、タール、ピッチ、アスファルト、パラフィンによる肺がんと皮膚がんなどが報告されている。がんの発生には曝露から一定の潜伏期間を要するため、過去の曝露が現在・未来のがんを生み出すリスク要因となる。アスベストの場合、対応の早かったアメリカは2010年ころに中皮腫発症のピークを迎えているが、ヨーロッパでは2020年ころ、さらに対応の遅れた日本では2030年ころにピークを迎えることが見込まれている。また、2012年に日本において、塩素系有機洗浄剤を使用してきた印刷工場の従業員が高濃度で胆管がんを発症していることが報告され、ジクロロプロパンが発がんに関与していると考えられている。
大気や空気、水、土壌中の発がん物質によっても、発がんのリスクは高まる。工場の排気や自動車の排ガスなどに含まれるベンツピレン、ベンゼン、クロムなどは、先進国の肺がんの原因の5%未満になると推計される。フロンガスによるオゾン層の破壊は、紫外線の増加をもたらし、欧米やオーストラリアにおいて皮膚がんのリスク上昇が問題になっている。バングラデシュ、台湾、アルゼンチン、チリなどでは、ヒ素含有量の多い井戸水の利用で膀胱・皮膚・肺がんのリスクが上昇している。日本においても、食品からのヒ素摂取は喫煙男性の肺がんのリスクを上げることが示唆されている。
自然界や職場、医療などで発生する電離放射線被曝は、白血病、乳がん、甲状腺がんなどのがんリスクを高める。広島・長崎の原爆被爆者約5万人を対象とした追跡調査(1950~2000年)では、白血病による死亡が204人であり、このうち46%が原爆放射線に起因すると推計されている。爆心地から近く、強い線量になるほどリスクの上昇が認められている。
〔f〕医薬品の副作用
ジエチルスチルベストロール(DES)は流産予防に用いられていた薬剤であるが、投与を受けた母親から生まれた女児に腟(ちつ)がんがみられたことから、1971年に妊婦への使用が禁止された。フェナセチン含有解熱鎮痛薬についても、長期服用による腎(じん)障害や腎盂(じんう)・膀胱がんのリスクを考慮し、2001年に製造中止となった。
婦人科領域で処方される女性ホルモン剤によるホルモン関連がんへの影響、抗がん薬使用による白血病や悪性リンパ腫などの二次がんのリスク、臓器移植後の免疫抑制薬の長期服用による悪性リンパ腫やカポジ肉腫のリスクが上昇することが明らかになっている。ただし、薬剤の使用によりがんになる人の割合は、使用しなくてもがんになる人の割合と比べかならずしも高くはないことから、薬剤のメリットとのバランスを考えた使用が求められる。
[渡邊清高]
内的要因
〔a〕遺伝素因
がんは多要因疾患であり、遺伝素因と環境要因が組み合わさることで発生リスクが高くなったり低くなったりする。
北欧で同性の双子4万5000組を追跡し、一卵性と二卵性での同一部位のがんにかかる率から、遺伝素因の大きさを推定した研究がある。検討した11部位のうち遺伝素因の影響が統計学的に明らかなのは、前立腺、大腸、乳房の3部位であった。一方、双子の1人がこれら3部位のがんにかかった場合に、もう1人が75歳までに同じがんにかかるリスクは、遺伝子が100%一致している一卵性でも1~2割にとどまっていた。これは、同じ遺伝素因があっても、環境素因の影響によって発がんに至る可能性が異なることを示している。
血縁者に同じがんが発生する場合、遺伝子の類似性だけでなく、生活習慣の類似性といった環境要因についても考慮する必要がある。さらに、飲酒のように遺伝素因によってアルコール代謝酵素の活性が決まり、生活習慣が規定されるものや、発がん物質に対する代謝酵素の遺伝子のタイプ(遺伝子多型)によって、活性化や解毒の能力に違いがみられ、遺伝素因が環境要因の影響を修飾するものが知られている。
遺伝素因の解明を目的としたゲノム研究の進歩によって、がんの原因となる遺伝子変異の一部が同定されている。代表的な遺伝性腫瘍である家族性大腸腺腫症は、がん抑制遺伝子であるAPC遺伝子に生まれつきの変異があり、常染色体優性(顕性)遺伝する。原因遺伝子をもっている場合、生涯を通じて大腸がんを発症する確率は90%以上といわれる。遺伝性乳がん・卵巣がん症候群は、若年で乳がんや卵巣がんを発症しやすく、両側の乳房や卵巣に発生する可能性が高い。BRCA1、BRCA2という原因遺伝子が同定されている。こちらも常染色体優性(顕性)遺伝であるが、保有者が生涯に乳がんを発症するリスクは、日本においては正確な推計はなされていない。これらの遺伝子変異が検出された場合は早期のフォローアップが必要となるが、100%発症するわけではないため、環境要因により発症を予防できる可能性があることにも留意する必要がある。
遺伝子検査は、自費診療として一部の施設で行われているが、これには検査の目的、方法、予想される検査結果、内容(想定される利益や不利益を含む)、精度、取り得る選択肢、リスクなどの正確な情報について、十分なインフォームド・コンセント(説明と同意)が行われる必要がある。そのうえで、遺伝カウンセリングを含めた総合的な臨床遺伝医療を行う体制(複数の分野の専門医師、医師以外の医療職種を含めたチーム医療として、フォローアップを含めて継続的に診療を行うことのできる体制)のもとで実施されるべきものである。
〔b〕分泌異常
エストロゲン、プロゲステロン、アンドロゲンなどの性ホルモンは、乳房、子宮体部、卵巣、および前立腺のがんの発症に重要な役割を果たしていると考えられる。乳がんの場合、罹患率は閉経までは年齢とともに一定の上昇傾向にあるが、閉経とともに低下傾向となる。初経年齢が早い、閉経年齢が遅い、出産歴がない、初産年齢が遅いことが危険因子であり、女性ホルモンと密接に関係している。
治療に用いられるホルモン剤や抗ホルモン剤は、一部のホルモン関連腫瘍のリスクを高める一方で、別の部位のがんリスクを低下させる。更年期障害に対し行われるホルモン補充療法では乳がん、静脈血栓塞栓(そくせん)症、脳卒中のリスクが高くなり、卵巣がん、肺がん、冠動脈疾患のリスクを高める可能性があると報告されている。また、抗エストロゲン薬として乳がんの治療に用いるタモキシフェンは、乳がんリスクを低下させる一方で、子宮体がんのリスクを高める。
食べ過ぎや運動不足などによりエネルギー摂取が消費を上回る状態が続くと、高インスリン血症や高インスリン様成長因子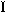 (IGF-
(IGF-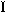 )血症をきたし、脂肪組織の炎症や細胞増殖因子の活性化を介して、大腸がんや前立腺がんのリスクを高めると考えられている。
)血症をきたし、脂肪組織の炎症や細胞増殖因子の活性化を介して、大腸がんや前立腺がんのリスクを高めると考えられている。
〔c〕免疫の異常
免疫不全は生まれながらの原発性免疫不全症候群と、エイズ(AIDS)のように後天性のものに大別されるが、いずれもがんを発症しやすいことが知られている。発がんはウイルスなど感染因子によるものもあり、免疫不全では腫瘍免疫の低下や持続感染による慢性炎症が、がん化の背景と考えられている。免疫不全状態にあると、がん細胞を非自己として免疫学的に排除することができず、がん細胞が増殖して宿主を侵すことにもなる。
HIV感染者に生じるものには、エイズ診断指標に含まれるエイズ関連悪性腫瘍とそれ以外のものに分けられる。前者にはカポジ肉腫、非ホジキンリンパ腫、中枢神経原発悪性リンパ腫、浸潤性子宮頸がんの4種類がある。
[渡邊清高]
日本人のエビデンス
国立がん研究センターの研究グループは、がんの原因やリスクを調べた国内の疫学研究を系統的に収集し、主要なリスク要因について、個々の研究についての関連の強さの確認とエビデンス(科学的根拠)としての信頼性の総合評価を行っている。
2016年8月の時点で、確実にリスクを高めるものとして、全がんに対する喫煙、飲酒、肺がんの喫煙、受動喫煙、肝がんの喫煙、飲酒、B型およびC型肝炎ウイルス感染、胃がんの喫煙とヘリコバクター・ピロリ菌感染、大腸がんの飲酒、乳がんの閉経後の肥満、食道がんの喫煙、飲酒、膵がんの喫煙、子宮頸がんの喫煙、ヒトパピローマウイルス(16、18型)感染などがある。一方、ほぼ確実にリスクを下げるものとしては、肝がんのコーヒー摂取、大腸がんの運動、食道がんの野菜、果物の摂取があげられている。これらをまとめた「日本人のためのがん予防法」が提示されている(後述)。
[渡邊清高]
発がんの仕組み
多段階発がん
(略)
がん関連遺伝子
がん遺伝子
(略)
がん抑制遺伝子
(略)
エピジェネティクス
(略)
分類
病理組織学的分類
悪性度による分類
(略)
異型性による分類
(略)
発育形式による分類
(略)
発育段階による分類
(略)
臨床病期分類
(略)
種類(部位別の種類)
各部位のがんは、胃がん、皮膚がんのように、発生臓器の名前を付して使用することが多い。組織学的には、腺(せん)がん、扁平(へんぺい)上皮がん、移行上皮がん、未分化がんなどと分類される。発生臓器と組織型を組み合わせ、胃腺がん、肺扁平上皮がんのように記載される。
[渡邊清高]
検査(診断)・治療
がんの診断には多くの時間がかかるが、初めに行われるのは問診と診察である。症状に加え、病歴、家族歴、既往歴、社会生活歴、生活習慣(喫煙歴、飲酒歴など)が詳しく聴取される。そして、全身状態の評価をはじめ、系統的な診察が行われる。血液検査も初期検査として実施される。さらに、各種画像診断によって病変の部位、大きさ、広がり、特徴を把握したり、病変の一部を採取して顕微鏡で観察する病理検査、病理診断などが行われる。これらはいずれも診断を確定し、治療方針を決定するためには必要なアプローチである。病理診断に続いて、遺伝子変異の種類やたんぱく質の発現を調べるための検査が行われ、悪性度の判定や治療の効果予測に用いられることもある。
がんの治療は、局所療法としての外科療法(手術)、放射線療法、および全身療法としての薬物療法の三つが基本となる。「標準治療」とは、科学的根拠に基づいて現時点で利用できる最良な方法であることが示され、ある状態の一般的な患者に行われることが推奨される治療のことである。治療法の決定にあたっては標準治療を基本に、がんの特性(広がり、転移の有無、悪性度など)、患者の全身状態、合併症や併存疾患の有無、患者の意向などを踏まえて検討される。
[渡邊清高]
外科療法
外科療法は、がんを手術によって切除するものである。切除範囲を小さくすることで、治療後の後遺症や合併症のリスクを最小限にする治療(低侵襲手術)が行われるようになってきている。また、内視鏡、胸腔(きょうくう)鏡や腹腔鏡下の手術などには、治療効果を高めつつも手術後の痛みや体への負担を軽減したり、早期の社会復帰に寄与したり、美容上優れるといったメリットがある。そのため、鏡視下の手術も積極的に行われるようになってきている。
[渡邊清高]
薬物療法
がんにおける薬物療法は、薬剤を用いて行われる治療の総称である。殺細胞性の抗がん薬を用いた化学療法のほか、がん細胞が特異的にもつ分子を標的とした薬剤(分子標的治療薬)を用いた分子標的治療、ホルモン剤を用いたホルモン療法などが行われる。近年はとくに分子標的治療の進歩が目ざましく、腫瘍免疫をつかさどるリンパ球の抗腫瘍活性を活発にさせる免疫チェックポイント阻害薬なども治療に導入され始めている。
がんの進行や治療に伴うさまざまな症状、たとえば痛みや吐き気に対して鎮痛薬や制吐薬などを効果的に使用する支持療法も進歩しており、安全に薬物療法を行うことができるように取組みがなされている。
[渡邊清高]
放射線治療
放射線治療は、放射線の殺細胞効果を利用して、がん細胞を消滅させて治療効果をもたらすものである。局所制御能を高める照射手法の開発(強度変調放射線治療、小線源治療など)が行われるとともに、一部のがんでは粒子線などが治療効果を高めるために用いられている。骨転移などの疼痛(とうつう)を緩和する目的にも用いられる。
[渡邊清高]
集学的治療
がん治療の効果を高めることをおもな目的として、集学的治療が行われる。集学的治療とは、外科療法、薬物療法、放射線療法を組み合わせて行うものである。がんの種類や進行度に応じて、一つの治療法だけでなく、複数の治療を組み合わせて実施することで、より優れた治療効果が期待できる場合がある。作用機序が異なる治療を組み合わせることで、より根治的な治療を実現することができる一方で、侵襲の大きさや副作用、後遺症の発現に注意しながら行われる必要がある。
[渡邊清高]
新しい治療法
臨床試験
臨床試験は、新しい薬剤や治療法の有効性や安全性を科学的な方法で評価するもので、大きく三つの段階に分けられる。開発の段階を第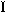 相から第
相から第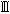 相に分け、第
相に分け、第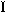 相は安全性の確認や投与方法の決定、第
相は安全性の確認や投与方法の決定、第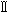 相は有効性と安全性の確認、第
相は有効性と安全性の確認、第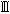 相では従来の治療法(標準治療)と比較した有効性と安全性の総合評価を行う(市販後の試験を第
相では従来の治療法(標準治療)と比較した有効性と安全性の総合評価を行う(市販後の試験を第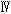 相という場合もある)。がんの新しい治療薬や治療法についても、日々数多くの臨床試験が行われている。臨床試験に参加することは、新しい治療を受けられる可能性がある一方で、期待したほどの効果が得られなかったり、副作用が強かったりする場合もある。新しい治療は評価がまだ定まっていないため、参加を希望する際には、専門家から十分な説明を受け、十分納得したうえで同意し、参加する必要がある。
相という場合もある)。がんの新しい治療薬や治療法についても、日々数多くの臨床試験が行われている。臨床試験に参加することは、新しい治療を受けられる可能性がある一方で、期待したほどの効果が得られなかったり、副作用が強かったりする場合もある。新しい治療は評価がまだ定まっていないため、参加を希望する際には、専門家から十分な説明を受け、十分納得したうえで同意し、参加する必要がある。
[渡邊清高]
先進医療
先進医療とは、新しい医療技術を評価するために、厚生労働省が特別に定めた医療について、一定の条件を定めたうえで、自己負担で保険診療との併用を認める制度である。先進医療にかかる費用は全額患者の自己負担となる。がんに対しては、重粒子線治療、陽子線治療や遺伝子診断などが行われており、厚生労働省のウェブサイトで医療機関や医療の概要をみることができる。
[渡邊清高]
分子標的治療薬
分子標的治療薬は、がん細胞に発現する分子に特異的に作用することにより、薬理作用を発揮する新しい種類の抗がん薬である。従来の抗がん薬である殺細胞薬は、がん細胞の増殖に伴うDNAの合成や細胞分裂などを阻害することによって、細胞を死滅させるものである。そのため、正常な細胞にも傷害を与え、骨髄抑制や脱毛、吐き気、嘔吐(おうと)などの副作用を起こしやすい。これに対し、分子標的治療薬ではがん細胞に発現する分子にねらいを定めているため、比較的副作用が軽微であることが多い。しかしながら、薬剤性肺炎や皮膚障害、下痢といった特徴的な副作用がみられることがある。治療効果の高い薬剤を安全に使用するためにも、さまざまな種類の副作用や後遺症の管理やケアが重視されている。
[渡邊清高]
緩和ケア
がんにおける緩和ケアは、がんに伴う心と体の苦痛を和らげ、生活の質(クオリティ・オブ・ライフ、QOL)を向上し、がん患者が自分らしい生活を送ることができるようにするためのケアである。患者本人に加え、家族を支える視点も重視される。がん患者は、がんそのものの疾患に伴う疼痛(とうつう)や治療による副作用や後遺症に加え、心のつらさ、社会的な不安(家庭、就労、就学、経済的な問題など)、スピリチュアルな問題(根源的な不安、人生に対する問い、など)など、さまざまなつらさを抱えている。がんの治療や療養の経過において、こうした痛みやつらさを早い時期にとらえ、積極的に緩和ケアを始めることが重要と考えられている。さまざまな医療職種や専門家がチームになって、がん患者が体験する苦痛を伴う症状(吐き気、嘔吐(おうと)、痛み、倦怠(けんたい)感など)に対する積極的な治療やケア、患者家族の不安や心配ごと、社会経済的な問題に対する支援など、幅広く対応する体制が整備されつつある。
緩和ケアは終末期に限って行われるものという誤解があるが、診断された早期から緩和ケアによる支援が行われることによって、苦痛や不安の軽減、QOLの向上、治療意欲の改善、さらには予後の改善がみられたという報告もなされており、緩和ケアについての正しい理解の普及が求められている。
緩和ケアでは、痛みのコントロールがとくに重視される。がんによる痛みを抱えたままでは、患者のQOLや治療や療養への積極性は大きく損なわれる。痛みのコントロールでは、しばしば医療用麻薬が用いられる。麻薬中毒のイメージから、医療用麻薬をためらう人もみられるが、がんの痛みがある状態で医療用麻薬を使用すると、中毒にならないことがわかっている。吐き気や便秘、眠気といった副作用に対しても、対応できる使用法や対処法が開発され、安全に患者の痛みの状況に応じた薬剤を使用できるようになってきている。
[渡邊清高]
リハビリテーション
がん療養中のリハビリテーションは、患者の回復力を高め、残存する能力を維持、向上させ、生活の質(QOL)を高めていくことを目ざして実施される。対象となる障害には、脳腫瘍(しゅよう)による麻痺(まひ)、骨への転移に伴う疼痛(とうつう)による運動障害など、がんそのものによる障害と、乳がん手術後の腕のリンパ浮腫、頭頸(けい)部がん治療後の嚥下(えんげ)(のみこむこと)障害、薬物療法に伴う食欲低下といった、がんの治療過程で生じるものがある。また、実施する時期によっても、後遺症のリスクに応じて診断後から治療に先行して行う予防的なリハビリテーションから、治療と平行して行う回復的なもの、機能の温存を目ざしたり筋力低下を防ぐなどの維持的なもの、積極的な治療が受けられなくなった時期であってもQOLを高く保てるように維持する緩和的なものまで、目的も方法もさまざまである。治療担当の医師や看護師、リハビリテーション医、リハビリテーションスタッフ(理学療法士、作業療法士、言語聴覚士など)で治療計画を共有し、患者家族も含めたよりよい連携のなかで実施されることが望まれる。
[渡邊清高]
予防・社会的側面・がん検診
日本人のためのがん予防法
「日本人のためのがん予防法」は、世界保健機関(WHO)、世界がん研究基金(WCRF)と米国がん研究協会(AICR)、国際がん研究機関(IARC)などによる国際評価や、日本人を対象とした大規模な疫学研究をもとに、国立がん研究センターの研究グループが策定した。現状において日本人に推奨できる科学的根拠に基づいたがん予防法である。喫煙、飲酒、食事、身体活動、体形についての五つの生活習慣、および感染への措置を提案している。
(1)たばこは吸わない、他人のたばこの煙を避ける。
(2)飲むなら、節度ある飲酒をする。1日あたりエタノール換算で約23グラム(ビール大瓶1本)まで。
(3)食事は偏らずバランスよく。塩蔵食品や食塩の摂取は最小限に、野菜や果物不足にならないようにし、飲食物を熱い状態でとらない。
(4)日常生活を活動的に過ごす。
(5)成人期での体重を適正な範囲に維持し、太りすぎない、やせすぎない。
(6)肝炎ウイルスの感染の有無を知り、感染している場合は適切な措置をとる。機会があればヘリコバクター・ピロリ菌の検査を受ける。
[渡邊清高]
社会的側面
1981年(昭和56)に、がんが死亡原因の1位となったことを受け、政府は1984年度より「対がん10か年総合戦略」、1994年度(平成6)より「がん克服新10か年戦略」、さらに2004年度(平成16)からは「第3次対がん10か年総合戦略」を推進してきた。2007年4月には「がん対策基本法」が施行され、これを受けて6月に「がん対策推進基本計画」が閣議決定された。10年後の改定となった2017年には、(1)科学的根拠に基づくがん予防、がん検診の充実、(2)患者本位のがん医療の実現、(3)尊厳をもって安心して暮らせる社会の構築、の三つが、目標として示された。推進すべき施策としては、(1)がん予防(がんの1次予防、がんの早期発見、がん検診)、(2)がん医療の充実(ゲノム医療、がんの手術、放射線・薬物・免疫療法、がんのリハビリテーション、希少がん、難治性がん、小児がん、AYA世代のがん、高齢者のがんなど)、(3)がんとの共生(がんと診断されたときからの緩和ケア、相談支援、情報提供、がん患者等の就労を含めた社会的な問題など)が具体的に掲げられている。また、2013年には「がん登録等の推進に関する法律」が成立し、2016年1月から、がん患者の罹患(りかん)情報が都道府県を通じて国に集約され、「全国がん登録データベース」が構築されるようになった。これによってがんの発生(罹患)やがんによる死亡、治療や予後などの情報が集積され、がんの現状把握と根拠に基づく対策の充実が期待される。
[渡邊清高]
がん検診
日本のがん検診は、住民検診として行われる対策型検診と、人間ドックなどで希望者に対して行われる任意型検診に大別される。がんの対策型検診は、対象集団のがんによる死亡率を下げることを目的とし、予防対策として公費負担あるいは補助のもとで行われている。がん検診として行われているのは、胃、肺、大腸、乳、子宮頸(けい)がんの五つの種類である(2017年時点)。
「がん対策推進基本計画」では、すべての市町村において、科学的根拠に基づくがん検診が実施されるとともに、精度管理、事業評価が行われること、また、職域におけるがん検診の実態把握と科学的根拠に基づくがん検診が実施されること、さらにがん検診受診率の50%達成が目標とされている。2016年度の市町村におけるがん検診の受診率は、胃がん9.3%、肺がん19.2%、大腸がん16.1%、子宮頸がん32.0%、乳がん26.1%であり、いずれも目標には達していない。
[渡邊清高]